De acuerdo al estudio diabet.es, del Centro de Investigación Biomédica en Red de Diabetes y Enfermedades Metabólicas Asociadas (CIBERDEM) y el Instituto de Salud Carlos III (Ministerio de Ciencia e Innovación), la prevalencia de diabetes en nuestro país es del 13.8%, de modo que casi 4 millones de españoles mayores de 18 años padecen la enfermedad, con cerca de 400.000 personas debutando cada año en la misma. Una prevalencia que aumenta con la edad desde los 18 años y con un máximo en los 75. Unas cifras ciertamente aterradoras, pero muy en consonancia con las emergentes en otros rincones del planeta. En la actualidad, la metformina constituye el fármaco de inicio de elección propuesto por la mayoría de las guías una vez que fracasan las medidas de modificación de los hábitos de vida y dieta. Hasta aquí la teoría. En la práctica, lo que vemos en los centros de Atención Primaria es su dispensión a diestro y siniestro toda vez que el sujeto "tenga un poco de azúcar", como tan meliflua y almibaradamente suelen referirse a la diabetes muchos profesionales de la salud con nadie sabe qué objetivo o intención. No en vano, cada año se venden en España más de 24 millones de unidades de metformina, siendo el principio activo que más ingresos genera, con 280 millones de euros. Por otro lado, sabemos que el 20% de los diabéticos presenta depresión, de igual que la deficiencia de vitamina B12 puede producir cansancio, malestar no específico, anemia, neuropatía y desórdenes neuropsiquiátricos, depresión incluida. Y hete aquí la secuencia en cuestión: diabetes, metformina, B12 y desórdenes varios. Veamos ahora por partes.
Tal y como menciona la ficha técnica de la metformina, ésta interfiere en la absorción de la B12 dependiente de calcio. Tan es así, que tenemos evidencia suficiente al respecto de cómo las personas que toman metformina tienen niveles más bajos de B12 en sangre que quienes no lo toman. El grado de deficiencia de B12 en pacientes tratados con metformina es comparable al de pacientes con gastrectomía, lo que lo convierte en un asunto desde luego nada baladí, máxime al considerar cómo esta deficiencia de B12 puede gatillar determinados trastornos cognitivos. Para acabar de enmarañar aún más el asunto y rizar el rizo, sabemos que la B12 en diabéticos puede estar disminuida incluso sin metformina, descendiendo no obstante con metformina en un modo dosis-dependiente.
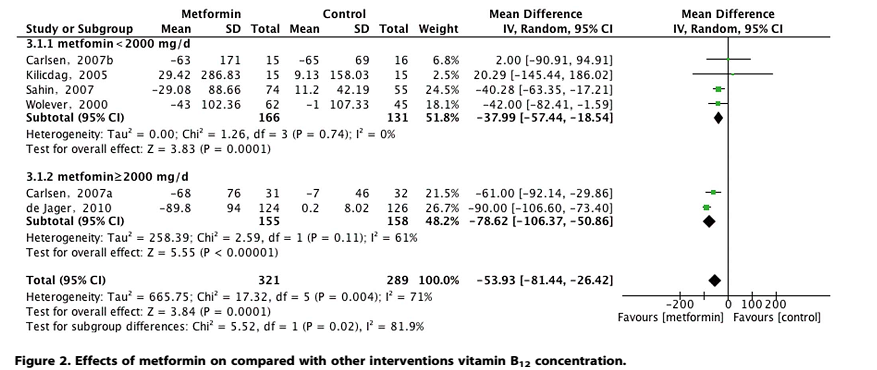
En una revisión sistemática y metaanálisis de 2016 publicada en Diabetes & Metabolism, el uso de metformina en pacientes diabéticos se asoció a unos niveles menores niveles de B12 (-57 pmol/L) después de un periodo de 6 semanas a 3 meses de tratamiento. Una reducción en los niveles de B12 que podría conducir a los pacientes diabéticos a una deficiencia franca de B12 (<150 pmol/L) o estatus borderline (150-220 pmol/L). Otra revisión sistemática y metaanálisis publicada dos años antes en PLoS One mostró unos resultados muy similares. Según la misma, los niveles de B12 fueron menores en los pacientes tratados con metformina que en aquellos otros con placebo o una tiazolindiona (Rosiglitazona). De hecho, los pacientes tratados con metformina mostraron una reducción en los niveles de B12 de -53.93 pmol/L, unas cifras muy similares a las observadas en el trabajo referenciado líneas arriba. Un análisis por sub-grupos dejó entrever asimismo que aquellos pacientes sujetos a mayores dosis de metformina (> 2000 mg/d) mostraron mayores reducciones en los niveles de B12 (-78.62 pmol/L) que aquellos otros con dosis menores a 2000 mg/d (-37.99 pmol/L). Así pues, la metformina induciría una reducción en los niveles de B12 de un modo dosis-dependiente como a bien tuvimos señalar anteriormente. Pero no todo queda en eso. Veamos cómo el asunto se ovilla y embrolla aún más.
El estudio HOME (Hyperinsulinaemia: the Outcome of its Metabolic Effects) es el mayor ensayo clínico controlado respecto al uso de metformina a largo plazo realizado en pacientes diabéticos tratados con insulina. El mismo mostró que la metformina se halla ligada a unos niveles progresivamente más bajos de B12 a lo largo del tiempo, aumentando paralelamente los niveles séricos de homocisteína, la cual puede por sí misma sugerir una deficiencia en B12. No obstante, la homocisteína total no es un marcador específico del estatus de B12, ya que puede hallarse afectada por el propio estatus de folato y otros factores relacionados con el estilo de vida. Sin embargo, el ácido metilmalónico (MMA), un producto del metabolismo de la B12, muestra una mayor especificidad para chivarnos una posible deficiencia de B12. Hemos de tener presente que hablamos además de una deficiencia generalmente subdiagnosticada y subtratada, en cuyo casos de severidad podría conducirnos a la aparición de anemias macrocíticas, neuropatías periféricas y alteraciones mentales y psiquiátricas, entre otros. Pues bien, un reciente trabajo de Mattijs Out et al. publicado en Journal of Diabetes Complications, llevó a cabo un análisis post hoc del mismo HOME, evaluando la relación entre el uso prolongado (4.3 años) de metformina en DB2 y los niveles de MMA. Del mismo, los autores sustrajeron que la metformina no sólo redujo los niveles de B12, sino que progresivamente incrementó los niveles de MMA, lo que a su vez indujo un empeoramiento en la neuropatía de acuerdo al Neuropathy Score (NPS). Esto, según el trabajo referenciado, conduciría a la paradoja de que la metformina pudiera ejercer un efecto beneficioso sobre la neuropatía diabética a través de un descenso en la HbA1c y un efecto adverso mediante el aumento en los niveles de MMA, lo que daría un efecto neto no significativo. Huelga consignar en este punto el llamamiento que los propios autores del trabajo hacen en relación a las recomendaciones actuales respecto a la metformina y las mediciones periódicas de B12, proponiendo que estas recomendaciones sean mucho más duras dada la magnitud de ciertos desenlaces clínicos que pudieran derivarse de la deficiencia en B12 asociada a la toma de metformina.
Una problemática la del MMA que vemos de igual respecto a la homocisteína. Yuka Sato et al. del Diabetes Center del Hospital Aizawa de Japón, llevó a cabo un trabajo en el que analizó el estatus de B12 en 62 pacientes tratados con metformina. De ellos, el 13% presentó una deficiencia de B12 (< 150 pmol/L) y el 29% tuvo unos niveles borderline (150-220 pmol/L), de modo que cuanto mayor fue la dosis de metformina, mayor fue la deficiencia de B12. Del mismo modo, los autores observaron una correlación positiva independiente entre estos niveles de B12 más bajos inducidos por la metformina y un aumento en los niveles de homocisteína, la cual acentuaría el riesgo de retinopatía diabética. A fin de objetivar una corrección en la deficiencia de B12, los investigadores suplementaron a 10 de los pacientes con 1500 mg/día de B12 por 2.2 meses sin cesar el tratamiento con metformina. Los niveles de B12 antes de la intervención fueron de 152 pmol/L, mientras que después de la misma fueron 299 pmol/L, lo cual pone de relieve no sólo la importancia clínica de dicha suplementación, sino que lo hace además sobre la facilidad con la que los pacientes diabéticos tratados con metformina podrían corregir una posible deficiencia concomitante al tratamiento, minimizando así otros riesgos añadidos como serían niveles aumentados de homocisteína y retinopatía.
Al respecto de la relación entre el tratamiento con metformina y los niveles elevados de homocisteína, una revisión sistemática y metaanálisis publicada en 2016 en Nutrients por Zhang Q. et al encontró una asociación significativa entre la metformina y un incremento en las concentraciones de homocisteína en ausencia de suplementación exógena con ácido fólico o B12. Un asunto del que señalan su relevancia clínica habida cuenta de cómo niveles elevados de homocisteína parecieran aumentar el riesgo de enfermedad cardiovascular, deficiencias cognitivas, cáncer, fallo renal crónico y otras enfermedades crónicas, motivo por el cual las guías de la American Association of Clinical Endocrinologist (AACE) recomiendan la suplementación con B12 en pacientes tratados con metformina. Una suplementación exógena referenciada que sería por sí misma predictora del estatus de B12 en personas mayores. Así, un trabajo publicado este mismo año en el prestigioso British Medical Journal (BMJ) evaluó la efectividad de la fortificación voluntaria por parte de los fabricantes de determinados alimentos sobre el estatus de B12 y folato en personas mayores de Irlanda. El estudio, basado en el TILDA (The Irish Longitudinal Study on Ageing) concluyó que el mayor predictor positivo del estatus de B12 fue el auto reporte de inyecciones de B12 y/o uso de suplementos, seguido del sexo y localización geográfica. Por el contrario, el mayor predictor negativo del estatus de B12 fue el uso de metformina. Un trabajo que goza de cierto interés a nivel de Salud Pública al considerar la ineficacia de las políticas actuales de fortificación voluntaria sobre el estatus de B12 y folato para las personas mayores, así como el riesgo inherente a la metformina.
Claro que el problema del tratamiento con metformina en pacientes diabéticos alcanza el paroxismo cuando de ancianos precisamente hablamos. Sabemos que estos sujetos presentan por sí mismos una mayor predisposición hacia la deficiencia de B12, con toda la batería de problemas clínicos que de ella se derivan. ¿El motivo? La hipoclorhidria concomitante a la ancianidad. Estos individuos producen menos ácido clorhídrico a través de las células parietales del estómago, el cual es necesario para desdoblar la B12 fijada a los alimentos para, posteriormente, fijarse al factor intrínseco y formar el complejo B12-FI, que será el que se absorba a través del íleon terminal. Por tanto, las personas mayores tendrán mermada la absorción activa de B12. Sin embargo, existe un pequeño pasillo de incendios que no es otro que la absorción por difusión pasiva, la cual permite la absorción del 1% de la cobalamina administrada oralmente y de la cual hablaremos posteriormente.
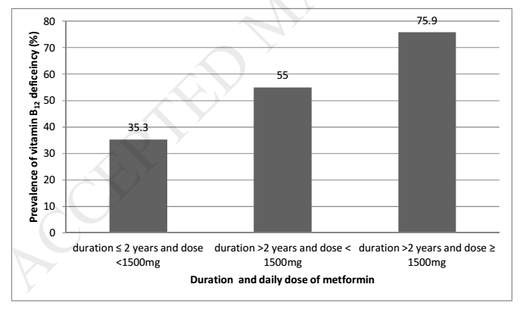
De acuerdo a un trabajo publicado en Archives of Gerontology and Geriatrics este mismo año, de una muestra de 1996 ancianos institucionalizados, 507 presentaban diabetes y, de ellos, 188 recibían metformina. La prevalencia de deficiencia de B12 en los pacientes diabéticos que tomaban metformina fue del 53.2%. Un sub-análisis de 174 pacientes tratados con metformina dejó entrever que la dosis y duración en el tratamiento con metformina se hallaron relacionados directamente con la deficiencia de B12, de modo que la prevalencia en la deficiencia de B12 entre aquellos que tomaban metformina ≥1500mg/día por más de 2 años fue del 75.9% y más de 2 veces mayor que en aquellos otros pacientes que tomaron metformina <1500 mg/día por ≤2 años (35.3%). Los mismos autores del trabajo citado ya publicaron en 2015 un estudio con 1996 ancianos institucionalizados en el que la prevalencia de deficiencia de B12 fue 34.9%, lo que pone de relieve la importancia del estatus de B12 en el anciano, en general, y en el diabético tratado con metformina, en particular. Cabe considerar que sólo un 37% de las personas mayores recibiendo metformina evaluarían su estatus de B12 después de largo tiempo bajo tratamiento, como a bien tiene señalar un trabajo publicado en el Journal of the American Geriatrics Society con veteranos norteamericanos. Un fenómeno ciertamente preocupante dadas las implicaciones clínicas de dicha deficiencia en la población anciana como debilidad o neuropatía, junto con el enorme margen de reversibilidad posible mediante suplementación. De hecho, dado el carácter multifactorial de la neuropatía periférica, muchas de las veces se asume erróneamente que el cuadro neuropático es exclusivo de la propia neuropatía diabética, ignorando así potencialmente la causalidad reversible fruto de las bajas concentraciones de B12, lo cual puede conducir al paciente a una polimedicación inapropiada que podría causar efectos adversos en el mismo en comparación con la intervención con cobalamina. Considerar que las concentraciones de B12 comienzan a descender tan pronto como a los 6 meses del inicio con metformina, pudiendo llevar desde 2 a 5 años en producirse la depleción de las reservas fisiológicas y más aún en desarrollar síntomas clínicamente observables.
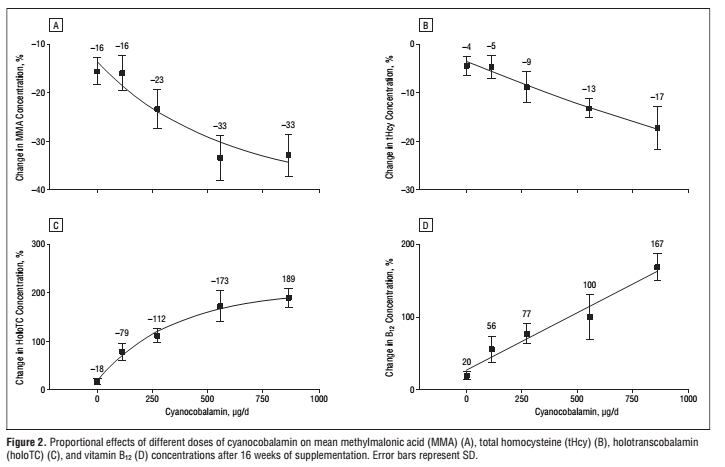
Con todo, hemos recorrido las distintas estaciones de la problemática relativa al tratamiento con metformina, niveles bajos de B12, aumentos en homocisteína y/o MMA, complicaciones micro y macrovasculares, además de desórdenes neuropsiquiátricos, con especial énfasis en personas mayores. Pero, ¿qué hay de la dosis a administrar? Para eso tenemos que irnos a un interesantísimo ensayo de búsqueda de dosis publicado en el Journal of American Medical Association a fin de hallar la dosis mínima de cianocobalamina a partir de la cual los marcadores de deficiencia de B12 se verían normalizados en personas mayores según sus niveles de B12 y MMA. Para ello, ensayaron el efecto de las siguientes dosis orales diarias: 2.5, 100, 250, 500 y 1000 µg de cianocobalamina administradas durante 16 semanas sobre 120 personas mayores con déficit de B12. Las dosis de 2.5, 100, 250 , 500 y 1000 µg de cianocobalamina lograron reducciones en las concentraciones plasmáticas de MMA del 16%, 16%, 23%, 33% y 33% respectivamente. Dosis diarias de 647 a 1032 µg se asociaron con el 80-90% de la reducción máxima estimada en la concentración de MMA en plasma. Huelga señalar que trabajos anteriores con dosis diarias de 25 o 100 µg de cianocobalamina lograron descender pero no normalizar los niveles de MMA, mientras que con 1000 µg sí se lograron. Así las cosas, la dosis mínima necesaria para normalizar la deficiencia leve de B12 es más de 200 veces mayor que la ingesta diaria recomendada de B12, la cual es aproximadamente de 3 µg/d.
Volviendo a la metformina y su efecto sobre los niveles de B12, son varias las teorías al arrimo de las cuales se produciría dicho fenómeno: absorción disminuida por cambios en la microbiota intestinal; interferencias con la absorción intestinal del complejo B12-factor intrínseco; alteraciones en los niveles de factor intrínseco; y alteraciones en la función de las membranas dependientes de calcio en el íleon terminal. Sea una de ellas actuando aisladamente o todas al alimón en una compleja danza de interacciones fisiológicas –como suele ser el caso–, lo cierto es que hablamos de un fenómeno poco tenido en cuenta a pesar de la magnitud y alcance de sus posibles implicaciones clínicas. Pero no nos llevemos a engaño y ahorrémonos las plañideras. Lamentablemente, cada vez estamos más familiarizados con esa abulia pedagógica que vemos en Atención Primaria con nuestros diabéticos y ancianos. Baste observar el propio lenguaje y mensajes lanzados en relación a la patología, así como en otros muchos aspectos, como lo son aquellos relativos a la nutrición y estilos de vida, los cuales son totalmente desmochados por la intervención farmacológica.
Tal y como hemos revisado líneas arriba, es abundante y de calidad la literatura científica existente respecto a las consideraciones a tener en cuenta una vez iniciado el tratamiento con metformina en pacientes diabéticos, especialmente cuando de tercera edad hablamos. La seguridad y eficacia de la cianocobalamina es indiscutible. Buena, bonita y barata. A ello le podemos añadir que goza de una enorme facilidad en su administración, al existir fórmulas bucodispensables a dosis de 1000-2000 µg capaces de corregir con una única dosis diaria una deficiencia que para nada es anecdótica en las personas mayores. Teniendo en cuenta la escasa atención brindada al estatus de B12 y la dificultad para determinar su estatus real sin tener en cuenta los niveles de homocisteína y/o MMA, sería oportuno intervenir profilácticamente priorizando este tipo de intervenciones y no el rosario de parches y remiendos farmacológicos en los que se incurre con la población anciana, generando no sólo efectos adversos derivados de la polimedicación, sino abandonos en los tratamientos realmente necesarios por la sobrecarga en el número de fármacos a administrar. A veces nos enmarañamos y complicamos intentando el más difícil todavía de los saltos, dejándonos en el camino otras muchas intervenciones que sin hacer ruido son capaces de dejar un rastro de mejoras clínicas superiores y menos tediosas. Es entonces –y solo entonces– cuando nos damos cuenta de que para ese viaje no hacían falta tantas alforjas. Bien lo saben nuestros mayores. Claro que los visitadores médicos no ofrecen hábitos de vida y soluciones sencillas, sino productos farmacéuticos. Ejem.
REFERENCIAS
-Out M. et al. Long-term treatment with metformin in type 2 diabetes and methylmalonic acid: Post Hoc Analysis of a randomized controlled 4.3 year trial. J Diabetes Complications. 2018 Feb;32(2):171-178
-Sato Y. et al. Relationship between metformin use, vitamin B12 deficiency, hyperhomocysteinemia and vascular complications in patients with type 2 diabetes. Endocr J. 2013;60(12):1275-80
-Zhang Q. et al. Metformin Treatment and Homocysteine: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Nutrients. 2016 Dec 9;8(12). pii: E798.
-Laird EJ et al. Voluntary fortification is ineffective to maintain the vitamin B12 and folate status of older Irish adults: evidence from the Irish Longitudinal Study on Ageing (TILDA) Br J Nutr. 2018 Jul;120(1):111-120
-Wong CW et al. Association of metformin use with vitamin B12 deficiency in the institutionalized elderly. Arch Gerontol Geriatr. 2018 Nov - Dec;79:57-62
-Kancherla V et al. Long-term Metformin Therapy and Monitoring for Vitamin B12 Deficiency Among Older Veterans. J Am Geriatr Soc. 2017 May;65(5):1061-1066.
-Chapman LE. Et al. Association between metformin and vitamin B12 deficiency in patients with type 2 diabetes: A systematic review and meta-analysis. Diabetes Metab. 2016 Nov;42(5):316-327
-Liu Q. et al. Vitamin B12 status in metformin treated patients: systematic review. PLoS One. 2014 Jun 24;9(6):e100379
-Eussen SJ. et al. Oral cyanocobalamin supplementation in older people with vitamin B12 deficiency: a dose-finding trial. Arch Intern Med. 2005 May 23;165(10):1167-72.
-Out M. et al. Long-term treatment with metformin in type 2 diabetes and methylmalonic acid: Post Hoc Analysis of a randomized controlled 4.3 year trial. J Diabetes Complications. 2018 Feb;32(2):171-178
-Sato Y. et al. Relationship between metformin use, vitamin B12 deficiency, hyperhomocysteinemia and vascular complications in patients with type 2 diabetes. Endocr J. 2013;60(12):1275-80
-Zhang Q. et al. Metformin Treatment and Homocysteine: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Nutrients. 2016 Dec 9;8(12). pii: E798.
-Laird EJ et al. Voluntary fortification is ineffective to maintain the vitamin B12 and folate status of older Irish adults: evidence from the Irish Longitudinal Study on Ageing (TILDA) Br J Nutr. 2018 Jul;120(1):111-120
-Wong CW et al. Association of metformin use with vitamin B12 deficiency in the institutionalized elderly. Arch Gerontol Geriatr. 2018 Nov - Dec;79:57-62
-Kancherla V et al. Long-term Metformin Therapy and Monitoring for Vitamin B12 Deficiency Among Older Veterans. J Am Geriatr Soc. 2017 May;65(5):1061-1066.
-Chapman LE. Et al. Association between metformin and vitamin B12 deficiency in patients with type 2 diabetes: A systematic review and meta-analysis. Diabetes Metab. 2016 Nov;42(5):316-327
-Liu Q. et al. Vitamin B12 status in metformin treated patients: systematic review. PLoS One. 2014 Jun 24;9(6):e100379
-Eussen SJ. et al. Oral cyanocobalamin supplementation in older people with vitamin B12 deficiency: a dose-finding trial. Arch Intern Med. 2005 May 23;165(10):1167-72.

 Fuente RSS
Fuente RSS

